6610 0
तंत्रिका ट्यूब दोष में विकृतियों का एक समूह होता है जिसमें एनेस्थली, सेफलोसेले और स्पाइना बिफिडा शामिल हैं।
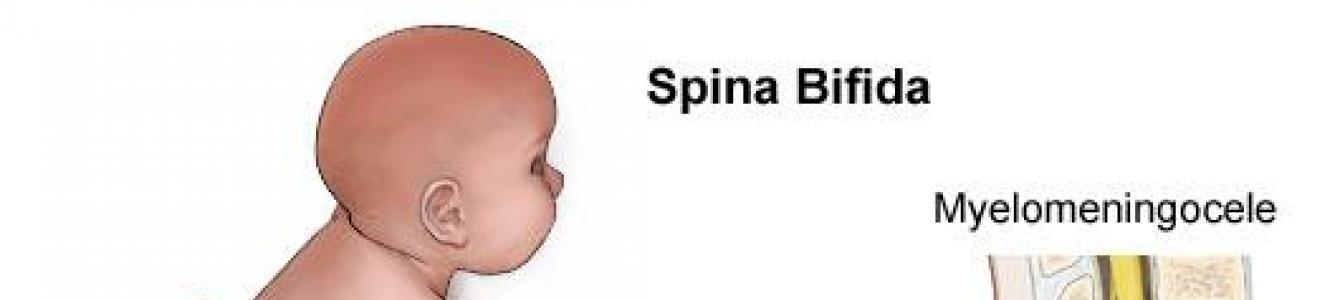
स्पाइना बिफिडा (एसबी) (syn. rachischis, meningocele, myelomeningocele) रीढ़ की हड्डी की नहर की सामग्री के संपर्क के साथ, कशेरुक का एक औसत दोष है। ज्यादातर मामलों में, दोष कशेरुकाओं के पृष्ठीय मेहराब को प्रभावित करते हैं और उनके शरीर तक नहीं फैलते हैं।
स्पाइना बिफिडा सबसे आम सीएनएस विकृति है और भौगोलिक, जातीय और मौसमी कारकों के आधार पर होती है, जिसकी अधिकतम आवृत्ति 4.1 प्रति 1000 जन्म होती है। पूर्वी देशों में रीढ़ की हड्डी के दोष दुर्लभ हैं और यूरोपीय लोगों में सबसे आम हैं। यह निर्भरता प्रवास के बावजूद बनी रहती है, जो पर्यावरणीय कारकों के बजाय विसंगति के आनुवंशिक कारणों के पक्ष में गवाही देती है।
SB एक बहुकारक प्रकार के रूप में विरासत में मिला है और इसका हिस्सा हो सकता है:
1) आनुवंशिक सिंड्रोम:
ए) बहुक्रियात्मक विरासत;
बी) पृथक उत्परिवर्ती जीन:
- मेकेल सिंड्रोम (ऑटोसोमल रिसेसिव इनहेरिटेंस, फेनोटाइप में ओसीसीपिटल एन्सेफेलोसेले, कम अक्सर एनासेफली);
- पूर्वकाल त्रिक मेनिंगोमीलोसेले और गुदा स्टेनोसिस का सिंड्रोम (प्रमुख ऑटोसोमल या एक्स-लिंक्ड प्रकार का वंशानुक्रम);
- जर्को-लेविन सिंड्रोम (ऑटोसोमल रिसेसिव इनहेरिटेंस, फेनोटाइप में - एन्सेफेलोसेले);
2) गुणसूत्र असामान्यताएं:
- ट्राइसॉमी 13;
- ट्राइसॉमी 18;
- त्रिगुणित;
- असंतुलित स्थानान्तरण या रिंग क्रोमोसोम।
एसबी के कारण के रूप में, ऑर्गोजेनेसिस के दौरान भ्रूण पर टेराटोजेनिक प्रभाव (वैलप्रोइक एसिड, टॉलिडामाइड सहित) को बाहर नहीं किया जा सकता है। मां की ओर से एसबी के विकास के लिए एक पूर्वगामी कारक मधुमेह मेलिटस है। इसके अलावा, स्पाइना बिफिडा विशिष्ट फेनोटाइप का हिस्सा हो सकता है जिसके लिए कारण की पहचान नहीं की गई है (गुदा बहिःस्राव और sacrococcygeal टेराटोमा)।
तंत्रिका ट्यूब दोष की उत्पत्ति के लिए दो सिद्धांत हैं। पहले के अनुसार, विसंगति का आधार दुम के न्यूरोपोर को बंद करने की प्रक्रिया का प्राथमिक उल्लंघन है। दूसरा सिद्धांत न्यूरल ट्यूब दोषों की घटना को निम्नानुसार बताता है: सीएसएफ के उत्पादन और पुन: अवशोषण के बीच असंतुलन के परिणामस्वरूप, बंद तंत्रिका ट्यूब (हाइड्रोमीलिया) में इसका अत्यधिक संचय और पृष्ठीय दीवार का द्वितीयक विभाजन होता है। दोष के ठीक ऊपर त्वचा और मांसपेशियों की परतों की अनुपस्थिति इस क्षेत्र में एक्टोडर्मल और मेसोडर्मल ऊतकों के विकास के उल्लंघन के कारण होती है।
SB से जुड़ी मुख्य विकृतियों में अन्य CNS विसंगतियाँ और पैर की विकृतियाँ शामिल हैं। खुले एसबी के लगभग सभी मामलों में, पश्च कपाल फोसा की एक विशिष्ट विकृति पाई जाती है - अर्नोल्ड-चियारी सिंड्रोम (अनुमस्तिष्क कीड़ा फोरामेन मैग्नम के माध्यम से उभारता है, IV वेंट्रिकल तंत्रिका नहर के अंदर विस्थापित हो जाता है, पश्च कपाल फोसा कम हो जाता है) आकार में, अनुमस्तिष्क टेनन नीचे की ओर विस्थापित हो जाता है, मेडुला ऑबोंगटा डायस्टोपिक और मुड़ जाता है जो लगभग हमेशा प्रतिरोधी हाइड्रोसिफ़लस के साथ होता है)।
एसबी का प्रसव पूर्व निदान कुछ कठिनाइयों से जुड़ा है। जोखिम समूहों में अल्ट्रासाउंड निदान की संवेदनशीलता 80-94% है, और विशिष्टता 98% है।
पूर्वानुमान: SB के लिए मृत जन्म दर 25% है; अधिकांश अनुपचारित नवजात शिशु जीवन के पहले महीनों में मर जाते हैं; प्रारंभिक नवजात अवधि में इलाज किए गए बच्चों की जीवित रहने की दर 40% से अधिक नहीं है, और उनमें से 25% पूरी तरह से लकवाग्रस्त हैं, 25% - आंशिक रूप से लकवाग्रस्त, 25% - गहन पुनर्वास की आवश्यकता है, और केवल 25% - महत्वपूर्ण शिथिलता पर ध्यान न दें निचले छोर। सामान्य तौर पर, रोग का निदान क्षति के स्तर और डिग्री, सहवर्ती विसंगतियों की उपस्थिति पर निर्भर करता है; त्रिक घावों के लिए सबसे अनुकूल, हालांकि बाद वाले केवल 4% मामलों में होते हैं।
प्रसूति रणनीति।यदि द्वितीय तिमाही में विकृति का पता चला है, तो इसे बाधित किया जाना चाहिए। देर से निदान के साथ, प्रसव पूर्ण अवधि में किया जाता है। जल्दी प्रसव के लिए संकेत वेंट्रिकुलोमेगाली और मैक्रोक्रानिया में तेजी से वृद्धि है। प्राकृतिक जन्म नहर के माध्यम से प्रसव करते समय, तंत्रिका ऊतक के संभावित संक्रमण और दोष के आघात के जोखिम को ध्यान में रखा जाना चाहिए।
अभिमस्तिष्कता(स्यूडोसेफली, एक्स्ट्राक्रानियल डिसेंफली) मस्तिष्क गोलार्द्धों की अनुपस्थिति और अधिकांश कपाल तिजोरी की विशेषता है; सुप्राऑर्बिटल क्षेत्र के ऊपर ललाट की हड्डी का एक दोष है, अस्थायी और पश्चकपाल हड्डी का हिस्सा अनुपस्थित है। सिर का ऊपरी भाग एक संवहनी झिल्ली से ढका होता है, जिसके नीचे गोलार्द्धों के अवशेष पाए जा सकते हैं। मिडब्रेन और डाइएनसेफेलॉन की संरचनाएं आंशिक रूप से या पूरी तरह से नष्ट हो जाती हैं। पिट्यूटरी ग्रंथि और रॉमबॉइड फोसा ज्यादातर संरक्षित हैं। उभरी हुई आंखें, बड़ी जीभ और बहुत छोटी गर्दन विशिष्ट अभिव्यक्तियाँ हैं।
एनासेफली (एई) की महामारी विज्ञान स्पाइना बिफिडा के समान है। AE की अधिकतम आवृत्ति 3.6 प्रति 1000 जन्म है। AE अक्सर नवजात लड़कियों में पाया जाता है।
AE मल्टीफैक्टोरियल एटियलजि के साथ स्थितियों को संदर्भित करता है: मल्टीफैक्टोरियल और ऑटोसोमल रिसेसिव (मेकेले सिंड्रोम) वंशानुक्रम, क्रोमोसोमल असामान्यताएं। मातृ जोखिम कारकों में मधुमेह मेलिटस शामिल हैं। पशु प्रयोगों में, विकिरण की टेराटोजेनेसिटी, ट्रिपैन ब्लू, सैलिसिलेट्स, सल्फोनामाइड्स, उच्च सामग्रीकार्बन डाइऑक्साइड।
एनेस्थली की उत्पत्ति को दो सिद्धांतों द्वारा समझाया गया है:
1) पूर्वकाल न्यूरोपोर को बंद करने की प्रक्रिया का उल्लंघन;
2) सीएसएफ का अत्यधिक संचय, सामान्य रूप से गठित मस्तिष्क गोलार्द्धों के विनाश का कारण बनता है।
Anencephaly स्पाइना बिफिडा (17%), फांक तालु और नरम तालू (2%), और क्लबफुट (1.7%) के साथ जुड़ा हुआ है। कुछ मामलों में, AE को omphalocele के साथ जोड़ा जाता है।
एई का निदान महत्वपूर्ण कठिनाइयों को प्रस्तुत नहीं करता है: इकोग्राम कपाल तिजोरी की आकृति की अनुपस्थिति की पहचान करते हैं। इसके अलावा, एक संभावित निदान गर्भावस्था के 12-13 सप्ताह की शुरुआत में स्थापित किया जा सकता है। Anencephaly पॉलीहाइड्रमनिओस के साथ है, जिसे मस्तिष्क के तने को नुकसान, अत्यधिक मूत्राधिक्य और सीएसएफ पुन: अवशोषण प्रक्रिया के उल्लंघन के कारण निगलने की प्रक्रिया के उल्लंघन द्वारा समझाया गया है। सीएसएफ के मेनिन्जेस और तंत्रिका ऊतक की जलन के कारण अक्सर भ्रूण की मोटर गतिविधि बढ़ जाती है।
पूर्वानुमान: जीवन के पहले घंटों या दिनों में नवजात शिशु की मृत्यु।
प्रसूति रणनीति: गर्भावस्था किसी भी समय समाप्त हो जाती है।
सेफलोसेले(एन्सेफैलोसेले, कपाल या पश्चकपाल मेनिंगोसेले, खोपड़ी का विभाजन) एक हड्डी दोष के माध्यम से कपाल की सामग्री का उभार है। "क्रैनियल मेनिंगोसेले" शब्द तब मान्य होता है जब दोष केवल मेनिन्जियल झिल्ली के माध्यम से फैलता है। जब मस्तिष्क के ऊतक हर्नियल थैली में होते हैं, तो "एन्सेफैलोसेले" शब्द का प्रयोग किया जाता है।
सेफलोसेले दुर्लभ है। पारिवारिक वंशानुक्रम माना जाता है, क्योंकि विसंगति को अक्सर अन्य न्यूरल ट्यूब दोषों के साथ जोड़ा जाता है और अक्सर कई आनुवंशिक (मेकेले सिंड्रोम, चेहरे का मध्य विभाजन, रॉबर्ट) और गैर-आनुवंशिक (एमनियोटिक कसना सिंड्रोम - कई पूर्वकाल सेफलोसेल्स, विच्छेदन) का एक घटक होता है। उंगलियों और अंगों की, फांक तालु) सिंड्रोम।
इस दोष के विकास के लिए अंतर्निहित तंत्र अज्ञात है। यह माना जाता है कि तंत्रिका ट्यूब के रोस्ट्रल भाग की अत्यधिक वृद्धि खोपड़ी के बंद होने की प्रक्रिया को बाधित करती है। इसके अलावा, दोष मेसोडर्म द्वारा खोपड़ी के बंद होने के उल्लंघन का परिणाम हो सकता है।
सेफलोसेले को केंद्रीय तंत्रिका तंत्र के अन्य विकृतियों के साथ जोड़ा जाता है - हाइड्रोसिफ़लस (15-80%), स्पाइना बिफिडा (5-17%), माइक्रोसेफली (20%)।
एक सेफलोसेले का प्रसवपूर्व निदान इकोोग्राफी के दौरान एक पैराक्रैनियल घाव की इमेजिंग पर आधारित होता है (चित्र 1)। एमनियोटिक द्रव की जांच से पता चलता है उच्च स्तरअल्फा भ्रूणप्रोटीन।
चावल। 1. गर्भावस्था 21 सप्ताह। प्रतिरोधी जलशीर्ष
पूर्वानुमानएक सेफलोसेले के साथ, यह हर्नियल थैली में मस्तिष्क के ऊतकों की उपस्थिति, सहवर्ती हाइड्रो- या माइक्रोसेफली की उपस्थिति पर निर्भर करता है। एन्सेफेलोसेले के साथ, मृत्यु दर 44% तक पहुंच जाती है, मेनिंगोसेले के साथ, यह नहीं देखा जाता है। सामान्य बौद्धिक विकास केवल 9% बच्चों में एन्सेफेलोसेले के साथ और 60% मेनिंगोसेले के साथ पंजीकृत है। सहवर्ती माइक्रोसेफली के साथ, अधिकांश बच्चे मर जाते हैं, और बचे लोगों में तीव्र रूप से बिगड़ा हुआ बुद्धि होता है।
प्रसूति रणनीति:जीवन के साथ असंगत दोषों के साथ (उदाहरण के लिए, मेकेल सिंड्रोम), किसी भी समय गर्भावस्था की समाप्ति का संकेत दिया जाता है।
माइक्रोसेफली(माइक्रोएन्सेफली) एक नैदानिक सिंड्रोम है जो न्यूरोलॉजिकल लक्षणों और मानसिक मंदता की पृष्ठभूमि के खिलाफ सिर की परिधि में कमी की विशेषता है।
माइक्रोसेफली प्रति 1000 नवजात शिशुओं में 1.6 की आवृत्ति पर होता है। जीवन के पहले वर्ष में केवल 14% बच्चों में जन्म के समय माइक्रोसेफली का निदान किया जाता है।
माइक्रोसेफली एक पॉलीएटियोलॉजिकल बीमारी है, जिसके विकास में आनुवंशिक कारकों (गुणसूत्र विपथन, मोनोजेनिक दोष) और कारकों दोनों की एक निश्चित भूमिका होती है। वातावरण(प्रसवपूर्व संक्रमण, रसायन और दवाएं, मातृ फेनिलकेटोनुरिया)।
जोखिम समूहों (बढ़े हुए पारिवारिक इतिहास) में प्रारंभिक गर्भावस्था में माइक्रोसेफली का निदान भ्रूण के कैरियोटाइपिंग (कोरियोनिक विलस बायोप्सी, कॉर्डोसेन्टेसिस) पर आधारित है। अल्ट्रासाउंड स्कैनिंग से सिर की परिधि और गर्भकालीन उम्र के बीच एक विसंगति का पता लगाना संभव हो जाता है और इस तरह, संबंधित विसंगतियों की खोज को गहरा करता है।
पूर्वानुमानसंबंधित विसंगतियों की गंभीरता से निर्धारित होता है। ट्राइसॉमी 13 और 18, मेकेल सिंड्रोम को घातक घावों के रूप में वर्गीकृत किया गया है। सहवर्ती विसंगतियों की अनुपस्थिति में, रोग का निदान सिर के आकार पर निर्भर करता है। वे जितने छोटे होते हैं, बौद्धिक विकास का सूचकांक उतना ही कम होता है। माइक्रोसेफली एक लाइलाज बीमारी है।
प्रसूति रणनीति: गर्भावस्था की समाप्ति का संकेत दिया गया है।
प्रसूति एवं स्त्री रोग पर चयनित व्याख्यान
ईडी। एक। स्ट्रिझाकोवा, ए.आई. डेविडोवा, एल.डी. बेलोत्सेरकोवत्सेवा
गर्भावस्था- यह एक शारीरिक प्रक्रिया है जिसमें निषेचन के परिणामस्वरूप गर्भाशय में एक नया जीव विकसित होता है। गर्भावस्था औसतन 40 सप्ताह (10 प्रसूति महीने) तक चलती है।
एक बच्चे के अंतर्गर्भाशयी विकास में, दो अवधियों को प्रतिष्ठित किया जाता है:
- भ्रूण(गर्भावस्था के 8 सप्ताह तक शामिल हैं)। इस समय, भ्रूण को भ्रूण कहा जाता है और यह व्यक्ति की विशेषताओं को प्राप्त कर लेता है;
- भ्रूण(9 सप्ताह से जन्म तक)। इस समय, भ्रूण को भ्रूण कहा जाता है।
एक बच्चे की वृद्धि, उसके अंगों और प्रणालियों का निर्माण अंतर्गर्भाशयी विकास की विभिन्न अवधियों में स्वाभाविक रूप से होता है, जो कि रोगाणु कोशिकाओं में अंतर्निहित आनुवंशिक कोड के अधीन होता है और मानव विकास की प्रक्रिया में तय होता है।
पहले प्रसूति महीने में भ्रूण का विकास (1-4 सप्ताह)
पहला सप्ताह (1-7 दिन)
गर्भावस्था पल से शुरू होती है निषेचन- एक परिपक्व पुरुष कोशिका (शुक्राणु) और एक मादा अंडे का संलयन। यह प्रक्रिया आमतौर पर फैलोपियन ट्यूब के एम्पुला में होती है। कुछ घंटों के बाद, निषेचित अंडा विभाजित होने लगता है ज्यामितीय अनुक्रमऔर उतरता है फलोपियन ट्यूबगर्भाशय गुहा में (इस पथ में पांच दिन तक लगते हैं)।
विभाजन के परिणामस्वरूप एक बहुकोशिकीय जीव, जो एक ब्लैकबेरी की तरह दिखता है (लैटिन में "मोरस"), यही वजह है कि इस स्तर पर भ्रूण को कहा जाता है मोरुला. लगभग 7 वें दिन, मोरुला को गर्भाशय की दीवार (प्रत्यारोपण) में पेश किया जाता है। भ्रूण की बाहरी कोशिकाओं के विली गर्भाशय की रक्त वाहिकाओं से जुड़े होते हैं, बाद में उनसे नाल का निर्माण होता है। मोरुला की अन्य बाहरी कोशिकाएं गर्भनाल और झिल्लियों के विकास को जन्म देती हैं। से आंतरिक कोशिकाएंकुछ समय बाद, भ्रूण के विभिन्न ऊतकों और अंगों का विकास होगा।
जानकारीआरोपण के समय, एक महिला को जननांग पथ से थोड़ा रक्तस्राव हो सकता है। इस तरह के स्राव शारीरिक हैं और उपचार की आवश्यकता नहीं है।
दूसरा सप्ताह (8-14 दिन)
मोरुला की बाहरी कोशिकाएं गर्भाशय की परत में कसकर विकसित होती हैं। भ्रूण पर गर्भनाल का निर्माण, प्लेसेंटा, साथ ही साथ तंत्रिका ट्यूबजिससे बाद में भ्रूण का तंत्रिका तंत्र विकसित होता है।
तीसरा सप्ताह (15-21 दिन)
गर्भावस्था का तीसरा सप्ताह एक कठिन और महत्वपूर्ण अवधि है।. उस समय महत्वपूर्ण अंग और प्रणालियां बनने लगती हैंभ्रूण: श्वसन, पाचन, संचार, तंत्रिका और उत्सर्जन प्रणाली की शुरुआत दिखाई देती है। जिस स्थान पर जल्द ही भ्रूण का सिर दिखाई देगा, वहां एक चौड़ी प्लेट बन जाती है, जो मस्तिष्क को जन्म देगी। 21वें दिन बच्चे का दिल धड़कना शुरू हो जाता है।
चौथा सप्ताह (22-28 दिन)
इस सप्ताह भ्रूण अंग बिछाने जारी है. आंतों, यकृत, गुर्दे और फेफड़ों की शुरुआत पहले से मौजूद है। हृदय अधिक तीव्रता से काम करना शुरू कर देता है और संचार प्रणाली के माध्यम से अधिक से अधिक रक्त पंप करता है।
भ्रूण में चौथे सप्ताह की शुरुआत से शरीर पर झुर्रियां दिखने लगती हैं, और प्रकट होता है रीढ़ की हड्डी(तार)।
दिन 25 . तक समाप्त होता है तंत्रिका ट्यूब गठन.
सप्ताह के अंत तक (लगभग 27-28 दिन) पेशीय तंत्र, रीढ़ का निर्माण होता है, जो भ्रूण को दो सममित हिस्सों और ऊपरी और निचले अंगों में विभाजित करता है।
इस अवधि के दौरान शुरू होता है सिर पर गड्ढों का बनना, जो बाद में भ्रूण की आंखें बन जाएंगी।
दूसरे प्रसूति माह में भ्रूण का विकास (5-8 सप्ताह)
पांचवां सप्ताह (29-35 दिन)
इस अवधि के दौरान भ्रूण वजन लगभग 0.4 ग्राम, लंबाई 1.5-2.5 मिमी।
निम्नलिखित अंगों और प्रणालियों का निर्माण शुरू होता है:
- पाचन तंत्र: जिगर और अग्न्याशय;
- श्वसन प्रणाली: स्वरयंत्र, श्वासनली, फेफड़े;
- संचार प्रणाली;
- प्रजनन प्रणाली: रोगाणु कोशिकाओं के अग्रदूत बनते हैं;
- इंद्रियों: आंख और भीतरी कान का निर्माण जारी है;
- तंत्रिका तंत्र: मस्तिष्क क्षेत्रों का निर्माण शुरू होता है।
उस समय एक बेहोश गर्भनाल दिखाई देती है. अंगों का निर्माण जारी है, नाखूनों की पहली शुरुआत दिखाई देती है।
मुख पर ऊपरी होंठ और नाक गुहाओं का गठन.
छठा सप्ताह (36-42 दिन)
लंबाईइस अवधि के दौरान भ्रूण है लगभग 4-5 मिमी.
छठे सप्ताह में शुरू होता है अपरा गठन. इस समय, यह अभी कार्य करना शुरू कर रहा है, इसके और भ्रूण के बीच रक्त परिसंचरण अभी तक नहीं बना है।
कायम है मस्तिष्क और उसके भागों का निर्माण. छठे सप्ताह में, एन्सेफेलोग्राम करते समय, भ्रूण के मस्तिष्क से संकेतों को ठीक करना पहले से ही संभव है।
शुरू करना चेहरे की मांसपेशियों का निर्माण. भ्रूण की आंखें पहले से ही अधिक स्पष्ट और पलकों से खुली होती हैं, जो अभी बनने लगी हैं।
इस अवधि के दौरान, वे शुरू करते हैं ऊपरी अंग बदल जाते हैं: वे लंबे हो जाते हैं और हाथों और उंगलियों की शुरुआत दिखाई देती है। निचले अंग अभी भी अपनी प्रारंभिक अवस्था में हैं।
महत्वपूर्ण अंगों में परिवर्तन:
- एक हृदय. कक्षों में विभाजन पूरा हो गया है: निलय और अटरिया;
- मूत्र प्रणाली. प्राथमिक गुर्दे बन गए हैं, मूत्रवाहिनी का विकास शुरू होता है;
- पाचन तंत्र. जठरांत्र संबंधी मार्ग के वर्गों का गठन शुरू होता है: पेट, छोटी और बड़ी आंत। इस अवधि तक, जिगर और अग्न्याशय ने व्यावहारिक रूप से अपना विकास पूरा कर लिया था;
सातवां सप्ताह (43-49 दिन)
फाइनल में सातवां हफ्ता अहम है गर्भनाल का निर्माण पूरा हो गया है और गर्भाशय-अपरा परिसंचरण स्थापित हो गया है।अब गर्भनाल और प्लेसेंटा के जहाजों के माध्यम से रक्त के संचलन के कारण भ्रूण की सांस और पोषण किया जाएगा।
भ्रूण अभी भी धनुषाकार तरीके से मुड़ा हुआ है, शरीर के श्रोणि भाग पर एक छोटी पूंछ होती है। सिर का आकार कम से कम भ्रूण के पूरे आधे हिस्से का होता है। सप्ताह के अंत तक ताज से त्रिकास्थि तक की लंबाई बढ़ जाती है 13-15 मिमी तक।
कायम है ऊपरी अंग विकास. उंगलियां साफ दिखाई दे रही हैं, लेकिन उनका आपस में अलगाव अभी तक नहीं हुआ है। उत्तेजनाओं के जवाब में बच्चा सहज हाथों की गति करना शुरू कर देता है।
अच्छा आंखें बनी, पहले से ही पलकों से ढकी होती हैं जो उन्हें सूखने से बचाती हैं। बच्चा अपना मुंह खोल सकता है।
नाक की तह और नाक की परत होती है, सिर के किनारों पर दो युग्मित ऊँचाई बनती हैं, जहाँ से वे विकसित होने लगेंगी कान के गोले।
गहन मस्तिष्क और उसके भागों का विकास।
आठवां सप्ताह (50-56 दिन)
भ्रूण का शरीर सीधा होने लगता है, लंबाईसिर के मुकुट से टेलबोन तक है सप्ताह की शुरुआत में 15 मिमी और 56 . दिन पर 20-21 मिमी.
कायम है महत्वपूर्ण अंगों और प्रणालियों का गठनमुख्य शब्द: पाचन तंत्र, हृदय, फेफड़े, मस्तिष्क, मूत्र प्रणाली, प्रजनन प्रणाली (लड़कों में अंडकोष विकसित होते हैं)। सुनने के अंग विकसित हो रहे हैं।
आठवें सप्ताह के अंत तक बच्चे का चेहरा एक व्यक्ति से परिचित हो जाता है: अच्छी तरह से परिभाषित आंखें, पलकों, नाक, अलिन्दों से ढकी, होंठों का बनना समाप्त होता है।
सिर, ऊपरी और निचले घोड़ों की गहन वृद्धि नोट की जाती है।विशेष रूप से, हाथ और पैर और खोपड़ी की लंबी हड्डियों का ossification विकसित होता है। उंगलियां स्पष्ट रूप से दिखाई देती हैं, उनके बीच कोई त्वचा झिल्ली नहीं होती है।
इसके साथ हीआठवां सप्ताह भ्रूण के विकास की अवधि समाप्त करता है और भ्रूण शुरू होता है। इस समय के भ्रूण को भ्रूण कहा जाता है।
तीसरे प्रसूति माह में भ्रूण का विकास (9-12 सप्ताह)
नौवां सप्ताह (57-63 दिन)
नौवें सप्ताह की शुरुआत में अनुमस्तिष्क-पार्श्विका आकारभ्रूण के बारे में है 22 मिमी, सप्ताह के अंत तक - 31 मिमी.
चल रहा नाल के जहाजों में सुधारजो गर्भाशय के रक्त प्रवाह में सुधार करता है।
मस्कुलोस्केलेटल सिस्टम का विकास जारी है. अस्थिभंग की प्रक्रिया शुरू होती है, पैर की उंगलियों और हाथों के जोड़ बनते हैं। भ्रूण सक्रिय आंदोलन करना शुरू कर देता है, उंगलियों को निचोड़ सकता है। सिर को नीचे किया जाता है, ठुड्डी को छाती से कसकर दबाया जाता है।
हृदय प्रणाली में परिवर्तन होते हैं. हृदय प्रति मिनट 150 बीट बनाता है और अपनी रक्त वाहिकाओं के माध्यम से रक्त पंप करता है। रक्त की संरचना अभी भी एक वयस्क के रक्त से बहुत अलग है: इसमें केवल लाल रक्त कोशिकाएं होती हैं।
कायम है मस्तिष्क की आगे की वृद्धि और विकास,सेरिबैलम की संरचनाएं बनती हैं।
अंतःस्रावी तंत्र के अंग गहन रूप से विकसित हो रहे हैंविशेष रूप से, अधिवृक्क ग्रंथियां, जो महत्वपूर्ण हार्मोन का उत्पादन करती हैं।
बेहतर उपास्थि ऊतक: स्वरयंत्र, स्वरयंत्र के कार्टिलेज, मुखर डोरियों का निर्माण हो रहा है।
दसवां सप्ताह (64-70 दिन)
दसवें सप्ताह के अंत तक फल की लंबाईकोक्सीक्स से मुकुट तक है 35-40 मिमी।
नितंब विकसित होने लगते हैं, पहले से मौजूद पूंछ गायब हो जाती है। आधा मुड़ा हुआ अवस्था में भ्रूण गर्भाशय में काफी मुक्त स्थिति में होता है।
विकास जारी है तंत्रिका प्रणाली . अब भ्रूण न केवल अराजक हरकत करता है, बल्कि उत्तेजना के जवाब में पलटा भी करता है। जब गलती से गर्भाशय की दीवारों को छूता है, तो बच्चा प्रतिक्रिया में हरकत करता है: वह अपना सिर घुमाता है, झुकता है या अपने हाथों और पैरों को मोड़ता है, खुद को एक तरफ धकेलता है। भ्रूण का आकार अभी भी बहुत छोटा है, और महिला अभी तक इन आंदोलनों को महसूस नहीं कर सकती है।
चूसने वाला प्रतिवर्त विकसित होता है, बच्चा होठों की पलटा चाल शुरू करता है।
डायाफ्राम विकास पूर्ण, जो सांस लेने में सक्रिय भाग लेगा।
ग्यारहवां सप्ताह (71-77 दिन)
इस सप्ताह के अंत तक अनुमस्तिष्क-पार्श्विका आकारभ्रूण बढ़ जाता है 4-5 सेमी.
भ्रूण का शरीर अनुपातहीन रहता है: छोटा शरीर, बड़ा सिर, लंबी भुजाएँ और छोटे पैर, सभी जोड़ों पर मुड़े हुए और पेट से दबे हुए।
प्लेसेंटा पहले ही पर्याप्त विकास तक पहुंच चुका हैऔर अपने कार्यों से मुकाबला करता है: यह भ्रूण को ऑक्सीजन और पोषक तत्व प्रदान करता है और कार्बन डाइऑक्साइड और चयापचय उत्पादों को हटा देता है।
भ्रूण की आंख का आगे गठन होता है: इस समय, परितारिका विकसित होती है, जो बाद में आंखों के रंग का निर्धारण करेगी। आंखें अच्छी तरह से विकसित, अर्ध-ढक्कन या चौड़ी खुली हैं।
बारहवां सप्ताह (78-84 दिन)
Coccygeal-पार्श्विका आकारभ्रूण है 50-60 मिमी।
स्पष्ट रूप से जाता है महिला या पुरुष प्रकार के अनुसार जननांग अंगों का विकास।
चल रहा पाचन तंत्र में और सुधार।आंतें लम्बी होती हैं और एक वयस्क की तरह छोरों में फिट होती हैं। इसके आवधिक संकुचन शुरू होते हैं - क्रमाकुंचन। भ्रूण निगलने की हरकत करना शुरू कर देता है, एमनियोटिक द्रव निगलता है।
भ्रूण तंत्रिका तंत्र का विकास और सुधार जारी है. मस्तिष्क छोटा है, लेकिन एक वयस्क के मस्तिष्क की सभी संरचनाओं को बिल्कुल दोहराता है। सेरेब्रल गोलार्ध और अन्य विभाग अच्छी तरह से विकसित हैं। रिफ्लेक्स मूवमेंट में सुधार होता है: भ्रूण अपनी उंगलियों को मुट्ठी में दबा सकता है और खोल सकता है, पकड़ सकता है अंगूठेऔर सक्रिय रूप से इसे चूसता है।
भ्रूण के खून मेंन केवल एरिथ्रोसाइट्स पहले से मौजूद हैं, बल्कि श्वेत रक्त कोशिकाओं - ल्यूकोसाइट्स - का उत्पादन शुरू होता है।
इस समय बालक एकल श्वसन गति पंजीकृत होने लगती है।जन्म से पहले, भ्रूण सांस नहीं ले सकता है, उसके फेफड़े काम नहीं करते हैं, लेकिन यह सांस लेने की नकल करते हुए छाती की लयबद्ध गति करता है।
सप्ताह के अंत तक, भ्रूण भौहें और पलकें दिखाई देती हैं, गर्दन स्पष्ट रूप से दिखाई देती है।
चौथे प्रसूति माह में भ्रूण का विकास (13-16 सप्ताह)
13 सप्ताह (85-91 दिन)
Coccygeal-पार्श्विका आकारसप्ताह के अंत तक है 70-75 मिमी।शरीर के अनुपात बदलने लगते हैं: ऊपरी और निचले अंग और धड़ लंबा हो जाता है, शरीर के संबंध में सिर का आकार इतना बड़ा नहीं रह जाता है।
पाचन और तंत्रिका तंत्र में सुधार जारी है।ऊपरी और निचले जबड़े के नीचे दूध के दांतों के कीटाणु दिखाई देने लगते हैं।
चेहरा पूरी तरह से बनता है, स्पष्ट रूप से दिखाई देने वाले कान, नाक और आंखें (सदियों से पूरी तरह से बंद)।
14 सप्ताह (92-98 दिन)
Coccygeal-पार्श्विका आकारचौदहवें सप्ताह के अंत तक बढ़ जाती है 8-9 सेमी . तक. शरीर के अनुपात अधिक परिचित लोगों के लिए बदलते रहते हैं। माथे, नाक, गाल और ठुड्डी चेहरे पर अच्छी तरह से परिभाषित होते हैं। पहले बाल सिर पर दिखाई देते हैं (बहुत पतले और रंगहीन)। शरीर की सतह रूखे बालों से ढकी होती है, जो त्वचा की चिकनाई बनाए रखती है और इस प्रकार सुरक्षात्मक कार्य करती है।
भ्रूण के मस्कुलोस्केलेटल सिस्टम में सुधार. हड्डियां मजबूत होती हैं। बढ़ी हुई मोटर गतिविधि: भ्रूण लुढ़क सकता है, झुक सकता है, तैराकी कर सकता है।
पूर्ण गुर्दे का विकास मूत्राशयऔर मूत्रवाहिनी. गुर्दे मूत्र का उत्सर्जन करना शुरू कर देते हैं, जो एमनियोटिक द्रव के साथ मिल जाता है।
: अग्नाशयी कोशिकाएं काम करना शुरू कर देती हैं, इंसुलिन और पिट्यूटरी कोशिकाओं का उत्पादन करती हैं।
जननांगों में परिवर्तन होते हैं. लड़कों में प्रोस्टेट ग्रंथि बनती है, लड़कियों में अंडाशय पेल्विक कैविटी में चले जाते हैं। चौदहवें सप्ताह में, एक अच्छी संवेदनशील अल्ट्रासाउंड मशीन के साथ, बच्चे के लिंग का निर्धारण करना पहले से ही संभव है।
पंद्रहवां सप्ताह (99-105 दिन)
भ्रूण का कोक्सीजील-पार्श्विका आकारके बारे में है 10 सेमी, फलों का वजन - 70-75 ग्राम।सिर अभी भी काफी बड़ा रहता है, लेकिन हाथ, पैर और धड़ का विकास उससे आगे निकलने लगता है।
संचार प्रणाली में सुधार करता है. चौथे महीने में एक बच्चे में रक्त के प्रकार और आरएच कारक का निर्धारण करना पहले से ही संभव है। रक्त वाहिकाएं (नसें, धमनियां, केशिकाएं) लंबाई में बढ़ती हैं, उनकी दीवारें मजबूत हो जाती हैं।
मूल मल (मेकोनियम) का उत्पादन शुरू होता है।यह एमनियोटिक द्रव के अंतर्ग्रहण के कारण होता है, जो पेट में प्रवेश करता है, फिर आंतों में और उसे भर देता है।
पूरी तरह से गठित उंगलियां और पैर की उंगलियां, उनके पास एक व्यक्तिगत पैटर्न है।
सोलहवां सप्ताह (106-112 दिन)
भ्रूण का वजन 100 ग्राम तक बढ़ जाता है, कोक्सीगल-पार्श्विका का आकार - 12 सेमी तक।
सोलहवें सप्ताह के अंत तक, भ्रूण पहले से ही पूरी तरह से बन चुका होता है।, उसके पास सभी अंग और प्रणालियाँ हैं। गुर्दे सक्रिय रूप से काम करते हैं, हर घंटे मूत्र की एक छोटी मात्रा को एमनियोटिक द्रव में छोड़ा जाता है।
भ्रूण की त्वचा बहुत पतली होती है, चमड़े के नीचे का वसायुक्त ऊतक व्यावहारिक रूप से अनुपस्थित है, इसलिए त्वचा के माध्यम से रक्त वाहिकाएं दिखाई देती हैं। त्वचा चमकदार लाल दिखती है, नीचे के बालों और ग्रीस से ढकी हुई है। भौहें और पलकें अच्छी तरह से परिभाषित हैं। नाखून बनते हैं, लेकिन वे केवल नाखून फालानक्स के किनारे को कवर करते हैं।
मिमिक मांसपेशियां बनती हैं, और भ्रूण "मुस्कुराने" के लिए शुरू होता है: भौंहों का एक भ्रूभंग देखा जाता है, एक मुस्कान की एक झलक।
पांचवें प्रसूति माह में भ्रूण का विकास (17-20 सप्ताह)
सत्रहवाँ सप्ताह (113-119 दिन)
भ्रूण का वजन 120-150 ग्राम है, कोक्सीगल-पार्श्विका का आकार 14-15 सेमी है।
त्वचा बहुत पतली रहती है, लेकिन इसके तहत, चमड़े के नीचे के वसायुक्त ऊतक विकसित होने लगते हैं। दांतों से ढके दूध के दांतों का विकास जारी है। इनके नीचे स्थायी दांतों के कीटाणु बनने लगते हैं।
ध्वनि उत्तेजनाओं की प्रतिक्रिया. इस सप्ताह से, आप निश्चित रूप से कह सकते हैं कि बच्चे ने सुनना शुरू कर दिया है। जब तेज तेज आवाजें आती हैं, तो भ्रूण सक्रिय रूप से चलना शुरू कर देता है।
भ्रूण की स्थिति में परिवर्तन. सिर उठा हुआ है और लगभग लंबवत है। हाथ झुके कोहनी के जोड़, उंगलियां लगभग हर समय मुट्ठी में जकड़ी रहती हैं। समय-समय पर बच्चा अपना अंगूठा चूसना शुरू कर देता है।
दिल की धड़कन अलग हो जाती है. अब से डॉक्टर स्टेथोस्कोप से उसकी बात सुन सकते हैं।
अठारहवां सप्ताह (120-126 दिन)
बच्चे का वजन लगभग 200 ग्राम है, लंबाई - 20 सेमी . तक.
नींद और जागने का गठन शुरू होता है. अधिकांश समय भ्रूण सोता है, इस समय के लिए गति रुक जाती है।
इस समय, एक महिला पहले से ही बच्चे की गति को महसूस करना शुरू कर सकती है,विशेष रूप से बार-बार गर्भधारण के साथ। पहले आंदोलनों को कोमल झटके के रूप में महसूस किया जाता है। उत्तेजना, तनाव के दौरान एक महिला अधिक सक्रिय आंदोलनों को महसूस कर सकती है, जो बच्चे की भावनात्मक स्थिति को प्रभावित करती है। इस समय, आदर्श प्रति दिन भ्रूण की गति के लगभग दस एपिसोड हैं।
उन्नीसवां सप्ताह (127-133 दिन)
बच्चे का वजन 250-300 ग्राम, शरीर की लंबाई - 22-23 सेमी तक बढ़ जाता है।शरीर का अनुपात बदल जाता है: सिर शरीर के विकास में पिछड़ जाता है, हाथ और पैर लंबे होने लगते हैं।
आंदोलन अधिक लगातार और ध्यान देने योग्य हो जाते हैं. उन्हें न केवल स्वयं महिला द्वारा, बल्कि अन्य लोगों द्वारा भी उनके पेट पर हाथ रखकर महसूस किया जा सकता है। प्राइमिग्रेविडा इस समय केवल आंदोलनों को महसूस करना शुरू कर सकता है।
एंडोक्राइन सिस्टम में सुधार करता है: अग्न्याशय, पिट्यूटरी, अधिवृक्क, गोनाड, थायरॉयड और पैराथायरायड ग्रंथियां सक्रिय रूप से कार्य कर रही हैं।
रक्त की संरचना बदल गई हैएरिथ्रोसाइट्स और ल्यूकोसाइट्स के अलावा, रक्त में मोनोसाइट्स और लिम्फोसाइट्स होते हैं। प्लीहा हेमटोपोइजिस में भाग लेना शुरू कर देता है।
बीसवां सप्ताह (134-140 दिन)
शरीर की लंबाई 23-25 सेमी, वजन - 340 ग्राम तक बढ़ जाती है।
भ्रूण की त्वचा अभी भी पतली है, एक सुरक्षात्मक स्नेहक और शराबी बालों से ढका हुआ है जो बहुत जन्म तक बना रह सकता है। चमड़े के नीचे के वसा ऊतक को गहन रूप से विकसित करता है।
अच्छी तरह से गठित आंखें, बीस सप्ताह में ब्लिंक रिफ्लेक्स दिखाई देने लगता है।
बेहतर आंदोलन समन्वय: बच्चा आत्मविश्वास से अपनी उंगली अपने मुंह पर लाता है और उसे चूसना शुरू कर देता है। व्यक्त चेहरे के भाव: भ्रूण अपनी आँखें बंद कर सकता है, मुस्कुरा सकता है, भौंक सकता है।
इस हफ्ते, सभी महिलाएं आंदोलनों को महसूस करती हैंगर्भधारण की संख्या की परवाह किए बिना। आंदोलन गतिविधि पूरे दिन बदलती रहती है। जब चिड़चिड़ापन (जोरदार आवाज, भरा हुआ कमरा) दिखाई देता है, तो बच्चा बहुत हिंसक और सक्रिय रूप से चलना शुरू कर देता है।
छठे प्रसूति माह में भ्रूण का विकास (21-24 सप्ताह)
इक्कीसवां सप्ताह (141-147 दिन)
शरीर का वजन 380 ग्राम तक बढ़ता है, भ्रूण की लंबाई - 27 सेमी . तक.
चमड़े के नीचे के ऊतक की परत बढ़ जाती है. भ्रूण की त्वचा झुर्रीदार होती है, जिसमें कई सिलवटें होती हैं।
भ्रूण की हलचल अधिक से अधिक सक्रिय हो जाती हैऔर मूर्त। भ्रूण गर्भाशय गुहा में स्वतंत्र रूप से चलता है: अपने सिर या नितंबों के साथ, गर्भाशय के आर-पार लेट जाता है। यह गर्भनाल को खींच सकता है, हाथों और पैरों से गर्भाशय की दीवारों से धक्का दे सकता है।
सोने और जागने के पैटर्न में बदलाव. अब भ्रूण सोने में कम समय (16-20 घंटे) बिताता है।
दूसरा सप्ताह (148-154 दिन)
22 वें सप्ताह में, भ्रूण का आकार बढ़कर 28 सेमी, वजन - 450-500 ग्राम तक बढ़ जाता है।सिर का आकार धड़ और अंगों के समानुपाती हो जाता है। पैर लगभग हर समय मुड़े हुए अवस्था में रहते हैं।
पूरी तरह से गठित भ्रूण रीढ़: इसमें सभी कशेरुक, स्नायुबंधन और जोड़ होते हैं। हड्डियों को मजबूत करने की प्रक्रिया जारी रहती है।
भ्रूण तंत्रिका तंत्र में सुधार: मस्तिष्क में पहले से ही सभी तंत्रिका कोशिकाएं (न्यूरॉन्स) होती हैं और इसका द्रव्यमान लगभग 100 ग्राम होता है। बच्चा अपने शरीर में रुचि लेना शुरू कर देता है: वह अपना चेहरा, हाथ, पैर महसूस करता है, अपना सिर झुकाता है, अपनी उंगलियों को अपने मुंह में लाता है।
महत्वपूर्ण रूप से बढ़े हुए दिलकार्डियोवास्कुलर सिस्टम की कार्यक्षमता में सुधार।
तेईसवां सप्ताह (155-161 दिन)
भ्रूण के शरीर की लंबाई 28-30 सेमी, वजन - लगभग 500 ग्राम. त्वचा में वर्णक का संश्लेषण होने लगता है, जिसके परिणामस्वरूप त्वचा का अधिग्रहण हो जाता है चमकदार लाल रंग. चमड़े के नीचे का वसा ऊतक अभी भी काफी पतला है, जिसके परिणामस्वरूप बच्चा बहुत पतला और झुर्रीदार दिखता है। स्नेहन पूरी त्वचा को कवर करता है, शरीर के सिलवटों (कोहनी, कांख, वंक्षण और अन्य सिलवटों) में अधिक प्रचुर मात्रा में होता है।
आंतरिक जननांग अंगों का विकास जारी है: लड़कों में - अंडकोश, लड़कियों में - अंडाशय।
श्वसन दर में वृद्धिप्रति मिनट 50-60 बार तक।
निगलने वाला प्रतिवर्त अभी भी अच्छी तरह से विकसित है: बच्चा त्वचा के सुरक्षात्मक स्नेहक के कणों के साथ लगातार एमनियोटिक द्रव निगलता है। एमनियोटिक द्रव का तरल भाग रक्त में अवशोषित हो जाता है, आंतों में एक गाढ़ा हरा-काला पदार्थ (मेकोनियम) रहता है। आम तौर पर, बच्चे के जन्म तक आंतों को खाली नहीं किया जाना चाहिए। कभी-कभी पानी निगलने से भ्रूण में हिचकी आती है, महिला इसे कई मिनटों तक लयबद्ध हरकतों के रूप में महसूस कर सकती है।
चौबीसवां सप्ताह (162-168 दिन)
इस सप्ताह के अंत तक, भ्रूण का वजन 600 ग्राम, शरीर की लंबाई - 30-32 सेमी तक बढ़ जाता है।
आंदोलन मजबूत और स्पष्ट हो रहे हैं. भ्रूण गर्भाशय में लगभग पूरी जगह पर कब्जा कर लेता है, लेकिन फिर भी स्थिति बदल सकता है और लुढ़क सकता है। मांसपेशियां मजबूती से बढ़ती हैं।
छठे महीने के अंत तक, बच्चे के पास अच्छी तरह से विकसित इंद्रियां होती हैं।दृष्टि कार्य करने लगती है। यदि महिला के पेट पर तेज रोशनी पड़ती है, तो भ्रूण मुड़ने लगता है, पलकों को कसकर बंद कर देता है। श्रवण अच्छी तरह से विकसित है। भ्रूण अपने लिए सुखद और अप्रिय ध्वनियों को निर्धारित करता है और विभिन्न तरीकों से उन पर प्रतिक्रिया करता है। सुखद ध्वनियों के साथ, बच्चा शांति से व्यवहार करता है, उसकी चाल शांत और मापी जाती है। अप्रिय ध्वनियों के साथ, यह जमना शुरू हो जाता है या, इसके विपरीत, बहुत सक्रिय रूप से चलता है।
माँ और बच्चे के बीच एक भावनात्मक बंधन स्थापित होता है. यदि कोई महिला नकारात्मक भावनाओं (भय, चिंता, लालसा) का अनुभव करती है, तो बच्चा भी इसी तरह की भावनाओं का अनुभव करने लगता है।
सातवें प्रसूति माह में भ्रूण का विकास (25-28 सप्ताह)
पच्चीसवां सप्ताह (169-175 दिन)
भ्रूण की लंबाई 30-34 सेमी है, शरीर का वजन 650-700 ग्राम तक बढ़ जाता है।त्वचा लोचदार हो जाती है, चमड़े के नीचे के वसायुक्त ऊतक के संचय के कारण सिलवटों की संख्या और गंभीरता कम हो जाती है। त्वचा पतली रहती है बड़ी राशिकेशिकाएं, इसे लाल रंग देती हैं।
चेहरे में एक परिचित मानवीय रूप है: आंखें, पलकें, भौहें, पलकें, गाल, औरिकल्स अच्छी तरह से व्यक्त किए जाते हैं। कानों के कार्टिलेज अभी भी पतले और मुलायम हैं, उनके कर्व और कर्ल पूरी तरह से नहीं बने हैं।
अस्थि मज्जा विकसित होता है, जो हेमटोपोइजिस में एक प्रमुख भूमिका निभाता है। भ्रूण की हड्डियों की मजबूती जारी रहती है।
हो रहा महत्वपूर्ण प्रक्रियाएंफेफड़ों की परिपक्वता में: फेफड़े के ऊतकों (एल्वियोली) के छोटे-छोटे तत्व बनते हैं। बच्चे के जन्म से पहले, वे हवा के बिना होते हैं और फुलाए हुए गुब्बारों से मिलते जुलते हैं, जो नवजात शिशु के पहले रोने के बाद ही सीधे निकलते हैं। 25वें सप्ताह से, एल्वियोली अपने आकार को बनाए रखने के लिए आवश्यक एक विशेष पदार्थ (सर्फैक्टेंट) का उत्पादन करना शुरू कर देती है।
छब्बीसवां सप्ताह (176-182 दिन)
भ्रूण की लंबाई लगभग 35 सेमी है, वजन बढ़कर 750-760 ग्राम हो जाता है।मांसपेशियों के ऊतकों और चमड़े के नीचे के वसा ऊतक की वृद्धि जारी है। हड्डियां मजबूत होती हैं और स्थायी दांत विकसित होते रहते हैं।
जननांग अंगों का निर्माण जारी है. लड़कों में, अंडकोष अंडकोश में उतरने लगते हैं (प्रक्रिया 3-4 सप्ताह तक चलती है)। लड़कियों में बाहरी जननांग और योनि का निर्माण पूरा हो जाता है।
बेहतर इंद्रिय अंग. बच्चा गंध (गंध) की भावना विकसित करता है।
सत्ताईसवां सप्ताह (183-189 दिन)
वजन 850 ग्राम तक बढ़ जाता है, शरीर की लंबाई - 37 सेमी तक।
अंतःस्रावी तंत्र के अंग सक्रिय रूप से कार्य कर रहे हैंविशेष रूप से अग्न्याशय, पिट्यूटरी ग्रंथि और थायरॉयड ग्रंथि।
भ्रूण काफी सक्रिय है, गर्भाशय के अंदर स्वतंत्र रूप से विभिन्न हलचलें करता है।
बच्चे के सत्ताईसवें सप्ताह से व्यक्तिगत चयापचय बनना शुरू हो जाता है।
अट्ठाईसवां सप्ताह (190-196 दिन)
बच्चे का वजन 950 ग्राम तक बढ़ जाता है, शरीर की लंबाई - 38 सेमी।
इस उम्र तक भ्रूण व्यावहारिक रूप से व्यवहार्य हो जाता है. अंग विकृति के अभाव में, अच्छी देखभाल और उपचार वाला बच्चा जीवित रह सकता है।
चमड़े के नीचे के वसा ऊतक जमा होते रहते हैं. त्वचा अभी भी लाल रंग की है, मखमली बाल धीरे-धीरे झड़ने लगते हैं, केवल पीठ और कंधों पर ही रहते हैं। भौहें, पलकें, सिर पर बाल काले हो जाते हैं। बच्चा बार-बार अपनी आँखें खोलने लगता है। नाक और कान के कार्टिलेज नरम रहते हैं। नाखून अभी तक नाखून के फालानक्स के किनारे तक नहीं पहुंचे हैं।
यह सप्ताह खत्म हो रहा है मस्तिष्क के गोलार्द्धों में से एक का सक्रिय कार्य।यदि दायाँ गोलार्द्ध सक्रिय हो जाता है, तो बच्चा बाएँ हाथ का हो जाता है, यदि बाएँ हाथ का हो जाता है, तो दाएँ हाथ का विकास होता है।
आठवें महीने में भ्रूण का विकास (29-32 सप्ताह)
उनतीसवां सप्ताह (197-203 दिन)
भ्रूण का वजन लगभग 1200 ग्राम होता है, वृद्धि बढ़कर 39 सेमी हो जाती है।
बच्चा पहले से ही काफी बड़ा हो चुका है और गर्भाशय में लगभग सभी जगह घेर लेता है। आंदोलन इतने अराजक नहीं हैं। आंदोलनों को पैरों और बाहों के साथ आवधिक धक्का के रूप में प्रकट किया जाता है। भ्रूण गर्भाशय में एक निश्चित स्थिति लेना शुरू कर देता है: सिर या नितंब नीचे।
सभी अंग प्रणालियों में सुधार जारी है. गुर्दे प्रति दिन 500 मिलीलीटर तक मूत्र उत्सर्जित करते हैं। कार्डियोवास्कुलर सिस्टम पर भार बढ़ जाता है। भ्रूण का परिसंचरण अभी भी नवजात शिशु के परिसंचरण से काफी अलग है।
तीसवां सप्ताह (204-210 दिन)
शरीर का वजन 1300-1350 ग्राम तक बढ़ जाता है, विकास लगभग समान रहता है - लगभग 38-39 सेमी।
चमड़े के नीचे के वसा ऊतक का लगातार संचय,त्वचा की सिलवटों को सीधा किया जाता है। बच्चा जगह की कमी को अपनाता है और एक निश्चित स्थिति ग्रहण करता है: मुड़ा हुआ, हाथ और पैर पार हो गए। त्वचा में अभी भी एक चमकीला रंग है, चिकनाई और मखमली बालों की मात्रा कम हो जाती है।
एल्वियोली का विकास और सर्फेक्टेंट का उत्पादन जारी रखता है. फेफड़े बच्चे के जन्म और सांस लेने की शुरुआत के लिए तैयार होते हैं।
मस्तिष्क का विकास जारी है दिमाग, दृढ़ संकल्प की संख्या और प्रांतस्था का क्षेत्र बढ़ता है।
इकतीसवां सप्ताह (211-217 दिन)
बच्चे का वजन लगभग 1500-1700 ग्राम है, वृद्धि 40 सेमी तक बढ़ जाती है।
बच्चे के सोने और जागने का तरीका बदल जाता है. नींद में अभी भी काफी समय लगता है, इस दौरान भ्रूण की कोई मोटर गतिविधि नहीं होती है। जागने के दौरान, बच्चा सक्रिय रूप से चलता है और धक्का देता है।
पूरी तरह से गठित आंखें. नींद के दौरान बच्चा अपनी आंखें बंद कर लेता है, जागने के दौरान आंखें खुली रहती हैं, समय-समय पर बच्चा झपकाता है। सभी बच्चों में आईरिस का रंग एक जैसा (नीला) होता है, फिर जन्म के बाद यह बदलना शुरू हो जाता है। पुतली के सिकुड़ने या फैलने से भ्रूण तेज रोशनी पर प्रतिक्रिया करता है।
मस्तिष्क के आकार को बढ़ाता है. अब इसका आयतन एक वयस्क के मस्तिष्क के आयतन का लगभग 25% है।
बत्तीस सप्ताह (218-224 दिन)
बच्चे की ऊंचाई लगभग 42 सेमी, वजन - 1700-1800 ग्राम है।
चमड़े के नीचे की वसा का निरंतर संचय, जिसके संबंध में, त्वचा हल्की हो जाती है, उस पर व्यावहारिक रूप से कोई तह नहीं होती है।
बेहतर आंतरिक अंग: अंतःस्रावी तंत्र के अंग गहन रूप से हार्मोन का स्राव करते हैं, फेफड़ों में सर्फेक्टेंट जमा हो जाता है।
भ्रूण एक विशेष हार्मोन का उत्पादन करता है, जो माँ के शरीर में एस्ट्रोजन के निर्माण को बढ़ावा देता है, परिणामस्वरूप, स्तन ग्रंथियां दूध के उत्पादन के लिए तैयार होने लगती हैं।
नौवें महीने में भ्रूण का विकास (33-36 सप्ताह)
तैंतीस सप्ताह (225-231 दिन)
भ्रूण का वजन 1900-2000 ग्राम तक बढ़ जाता है, विकास लगभग 43-44 सेमी होता है।
त्वचा चमकदार और चिकनी हो जाती है, वसा ऊतक की परत बढ़ जाती है। मखमली बालों को अधिक से अधिक मिटा दिया जाता है, इसके विपरीत सुरक्षात्मक स्नेहक की परत बढ़ जाती है। नाखून नाखून के फालानक्स के किनारे तक बढ़ते हैं।
बच्चा गर्भाशय गुहा में अधिक से अधिक भीड़भाड़ वाला हो जाता है, इसलिए उसकी हरकतें अधिक दुर्लभ, लेकिन मजबूत हो जाती हैं। भ्रूण की स्थिति निश्चित है (सिर या नितंब नीचे), इस अवधि के बाद बच्चे के लुढ़कने की संभावना बहुत कम है।
आंतरिक अंगों के काम में सुधार हो रहा है: हृदय का द्रव्यमान बढ़ता है, एल्वियोली का निर्माण लगभग पूरा होता है, स्वर बढ़ता है रक्त वाहिकाएंपूरी तरह से गठित मस्तिष्क।
चौंतीसवां सप्ताह (232-238 दिन)
बच्चे का वजन 2000 से 2500 ग्राम तक होता है, ऊंचाई लगभग 44-45 सेमी होती है।
बच्चा अब गर्भाशय में स्थिर स्थिति में है. फॉन्टानेल्स के कारण खोपड़ी की हड्डियाँ नरम और गतिशील होती हैं, जो बच्चे के जन्म के कुछ महीनों बाद ही बंद हो सकती हैं।
सिर पर बाल तीव्रता से बढ़ते हैंऔर एक निश्चित रंग ले लो। हालांकि, बच्चे के जन्म के बाद बालों का रंग बदल सकता है।
हड्डियों की महत्वपूर्ण मजबूतीइस संबंध में, भ्रूण मां के शरीर से कैल्शियम लेना शुरू कर देता है (इस समय एक महिला को दौरे की उपस्थिति दिखाई दे सकती है)।
बच्चा हर समय एमनियोटिक द्रव निगलता है, इस प्रकार जठरांत्र संबंधी मार्ग और गुर्दे के कामकाज को उत्तेजित करता है, जो प्रति दिन कम से कम 600 मिलीलीटर स्पष्ट मूत्र का स्राव करता है।
पैंतीसवां सप्ताह (239-245 दिन)
बच्चा हर दिन 25-35 ग्राम जोड़ता है। इस अवधि में वजन काफी भिन्न हो सकता है और सप्ताह के अंत तक 2200-2700 ग्राम होता है। ऊंचाई बढ़कर 46 सेमी हो जाती है।
बच्चे के सभी आंतरिक अंगों में सुधार जारी है, आगामी अतिरिक्त गर्भाशय अस्तित्व के लिए शरीर को तैयार करना।
वसायुक्त ऊतक तीव्रता से जमा होता है, बच्चा अधिक अच्छी तरह से खिलाया जाता है। मखमली बालों की मात्रा बहुत कम हो जाती है। नाखून पहले ही नेल फालैंग्स की युक्तियों तक पहुंच चुके हैं।
पहले से ही भ्रूण की आंतों में जमा हो चुका है पर्याप्तजातविष्ठा, जो आम तौर पर बच्चे के जन्म के 6-7 घंटे बाद निकल जाना चाहिए।
छत्तीसवां सप्ताह (246-252 दिन)
बच्चे का वजन बहुत भिन्न होता है और 2000 से 3000 ग्राम तक हो सकता है, ऊंचाई - 46-48 सेमी . के भीतर
भ्रूण में पहले से ही अच्छी तरह से विकसित चमड़े के नीचे के वसा ऊतक होते हैंत्वचा का रंग हल्का हो जाता है, झुर्रियाँ और सिलवटें पूरी तरह से गायब हो जाती हैं।
बच्चा गर्भाशय में एक निश्चित स्थिति लेता है: अधिक बार वह उल्टा लेटता है (कम अक्सर, पैर या नितंब, कुछ मामलों में, अनुप्रस्थ रूप से), सिर मुड़ा हुआ होता है, ठुड्डी को छाती से दबाया जाता है, हाथ और पैर शरीर को दबाए जाते हैं।
खोपड़ी की हड्डियों, अन्य हड्डियों के विपरीत, दरारें (फॉन्टानेल्स) के साथ नरम रहें, जो जन्म नहर से गुजरते समय बच्चे के सिर को अधिक लचीला बनाने की अनुमति देगा।
गर्भ के बाहर बच्चे के अस्तित्व के लिए सभी अंग और प्रणालियां पूरी तरह से विकसित हैं।
दसवें प्रसूति माह में भ्रूण का विकास
सैंतीसवां सप्ताह (254-259 दिन)
बच्चे की ऊंचाई 48-49 सेमी तक बढ़ जाती है, वजन में काफी उतार-चढ़ाव हो सकता है।त्वचा हल्की और मोटी हो गई है, वसा की परत प्रतिदिन 14-15 ग्राम प्रतिदिन बढ़ जाती है।
नाक और कान के कार्टिलेजसख्त और अधिक लोचदार बनें।
पूरी तरह से गठित और परिपक्व फेफड़ेएल्वियोली में नवजात शिशु की सांस के लिए आवश्यक मात्रा में सर्फेक्टेंट होते हैं।
पाचन तंत्र का पूरा होना: पेट और आंतों में, भोजन को (पेरिस्टलसिस) के माध्यम से धकेलने के लिए आवश्यक संकुचन होते हैं।
अड़तीसवां सप्ताह (260-266 दिन)
बच्चे का वजन और ऊंचाई बहुत भिन्न होती है.
भ्रूण पूरी तरह से परिपक्व और पैदा होने के लिए तैयार है. बाह्य रूप से, बच्चा एक पूर्ण-नवजात शिशु जैसा दिखता है। त्वचा हल्की होती है, वसायुक्त ऊतक पर्याप्त रूप से विकसित होता है, मखमली बाल व्यावहारिक रूप से अनुपस्थित होते हैं।
उनतीसवें सप्ताह (267-273 दिन)
आमतौर पर डिलीवरी से दो हफ्ते पहले भ्रूण गिरना शुरू हो जाता हैश्रोणि की हड्डियों से चिपकना। बच्चा पहले ही पूर्ण परिपक्वता तक पहुँच चुका है। प्लेसेंटा धीरे-धीरे बूढ़ा होने लगता है और इसमें मेटाबॉलिक प्रोसेस बिगड़ जाता है।
भ्रूण का द्रव्यमान काफी बढ़ जाता है (प्रति दिन 30-35 ग्राम)।शरीर का अनुपात पूरी तरह से बदल जाता है: छाती और कंधे की कमर अच्छी तरह से विकसित होती है, पेट गोल होता है, और अंग लंबे होते हैं।
अच्छी तरह से विकसित इंद्रियां: बच्चा सभी आवाजें उठाता है, चमकीले रंग देखता है, दृष्टि पर ध्यान केंद्रित कर सकता है, स्वाद कलिकाएं विकसित होती हैं।
चालीसवां सप्ताह (274-280 दिन)
भ्रूण के विकास के सभी संकेतक नवजात से मेल खाते हैंजन्म। बच्चा प्रसव के लिए पूरी तरह से तैयार है। वजन काफी भिन्न हो सकता है: 250 से 4000 और ग्राम से ऊपर।
गर्भाशय समय-समय पर सिकुड़ने लगता है() जो पेट के निचले हिस्से में दर्द के रूप में प्रकट होता है। गर्भाशय ग्रीवा थोड़ा खुलता है, और भ्रूण का सिर श्रोणि गुहा के करीब दबाया जाता है।
खोपड़ी की हड्डियाँ अभी भी कोमल और लचीली हैं, जो बच्चे के सिर को आकार बदलने और जन्म नहर से गुजरने में आसान बनाता है।
गर्भावस्था के सप्ताह तक भ्रूण का विकास - वीडियो
तंत्रिका ट्यूब दोष (उदाहरण के लिए, स्पाइना बिफिडा, मेनिंगोमीलोसेले, एनेस्थली) 1-2/1000 जीवित जन्म (अमेरिका में 6000 / वर्ष) की दर से कई कारकों के परिणामस्वरूप होता है। न्यूरल ट्यूब दोष के साथ जन्म की उच्चतम दर आयरलैंड में (9.7%) और जापान में सबसे कम (0.9%) है। इस विकृति के साथ, प्रसवकालीन रुग्णता और मृत्यु दर में काफी वृद्धि हुई है।
न्यूरल ट्यूब दोष के प्रकार:
- क्रानियोराचिसिस टोटलिस (क्रानियोराचिसिसिस) - एक दुर्लभ दोष - तंत्रिका ट्यूब का बंद न होना। एएफपी एक ग्लाइकोप्रोटीन है जो भ्रूण की जर्दी थैली, जठरांत्र संबंधी मार्ग और यकृत में संश्लेषित होता है। ओपन न्यूरल ट्यूब से सेवन करने से एमनियोटिक द्रव में इसका स्तर तीन से पांच गुना बढ़ जाता है। एएफपी प्लेसेंटा को पार करता है और गर्भवती महिला के सीरम में एमनियोटिक द्रव की तुलना में कम सांद्रता में दिखाई देता है। भ्रूण के रक्त सीरम में, गर्भवती महिला के सीरम में और एमनियोटिक द्रव गर्भावस्था के 15-16 सप्ताह में अधिकतम होता है, फिर यह कम हो जाता है।
- मायलोमेनिंगोसेले मेनिन्जेस और मेडुला का एक प्रोलैप्स है जो कशेरुक मेहराब के अधूरे बंद होने के कारण होता है। मेनिंगोमीलोसेले के साथ, रीढ़ की हड्डी के स्तंभ (उदाहरण के लिए, स्पाइना बिफल्डा) में दोषों के माध्यम से एक हर्नियल फलाव बनता है।
- यह दोष अक्सर लुंबोसैक्रल रीढ़ में होता है।
- रीढ़ की हड्डी के स्तंभ के सामान्य गठन के उल्लंघन के परिणामस्वरूप, रीढ़ की हड्डी उभार और, परिणामस्वरूप, घाव के स्तर से नीचे के सभी कार्यों का नुकसान।
- इस तरह के दोष की लगातार जटिलता हाइड्रोसेफलस है, खासकर जब अर्नोल्ड-चियारी सिंड्रोम के साथ मिलती है।
- एक बंद मायलोसेले गर्भवती महिला के एमनियोटिक द्रव और सीरम में एएफपी के स्तर में वृद्धि के साथ नहीं हो सकता है। इस विकृति के परिणामस्वरूप कम न्यूरोलॉजिकल दोष होते हैं और इसका अपेक्षाकृत अच्छा पूर्वानुमान होता है।
- रीढ़ की हर्निया के बिना स्पाइना बिफिडा सबसे हल्का रूप है; यह सामान्य आबादी के 20% में पाया जाता है।
- Anencephaly अनुपस्थिति है बड़ा दिमाग; खोपड़ी व्यावहारिक रूप से अनुपस्थित है; मस्तिष्क का केवल एक आधारभूत भाग होता है।
- एन्सेफेलोसेले - मस्तिष्क की एक हर्निया - खोपड़ी की सामग्री को उसके अस्थि दोष के माध्यम से उभारना।
यदि एक न्यूरल ट्यूब दोष का संदेह है, तो परीक्षा एंजाइम इम्यूनोएसे विधि द्वारा एएफपी के स्तर को निर्धारित करने के साथ शुरू होती है (झूठे सकारात्मक परीक्षणों की आवृत्ति 0.1-0.2%) है। यदि एएफपी का स्तर सामान्य से डेढ़ से दो गुना अधिक है, तो अध्ययन की एक श्रृंखला की जानी चाहिए।
- गर्भावधि उम्र को स्पष्ट करने के लिए अल्ट्रासाउंड, कई गर्भधारण को बाहर करना, साथ ही एमनियोसेंटेसिस के लिए प्लेसेंटा के स्थानीयकरण का निर्धारण करना।
- रीढ़ की हड्डी की नहर, पैथोलॉजिकल कशेरुक के विस्तार का पता लगाने के लिए भ्रूण की रीढ़ का अल्ट्रासाउंड; मस्तिष्क के सिर और निलय के आकार का निर्धारण; पेट के आकार और दोष।
- जेल वैद्युतकणसंचलन द्वारा किए गए एमनियोटिक द्रव एसिटाइलकोलिनेस्टरेज़ के स्तर का अध्ययन, तंत्रिका ट्यूब दोषों के लिए गैर-विशिष्ट होने के बावजूद, निदान के लिए एक मूल्यवान अतिरिक्त है।
न्यूरल ट्यूब दोष वाले बच्चे के होने की संभावना कई कारकों पर निर्भर करती है।
- माता-पिता में से एक बीमार है - 5%
- पिछले दोष वाले बच्चों में से एक, माता-पिता स्वस्थ हैं - 5%
- पिछले दो बच्चे बीमार हैं - 10%
- पिछले तीन बच्चे बीमार हैं - 21%
- माता-पिता में से एक और एक बच्चे में दोष - 13%
- रिश्तेदारी की दूसरी डिग्री के रिश्तेदारों में दोष 1% है।
एएफपी का निम्न स्तर (सामान्य का 50% या उससे कम) क्रोमोसोमल विश्लेषण के उद्देश्य से एमनियोसेंटेसिस का संकेत है। एमनियोसेंटेसिस का मूल्य तब बढ़ जाता है जब इसके परिणामों की व्याख्या ट्रिपल रक्त परीक्षण के डेटा के साथ की जाती है।
Catad_tema गर्भावस्था की विकृति - लेख
भ्रूण के तंत्रिका ट्यूब दोषों के विकास की रोकथाम - स्पाइना बिफिडा
पत्रिका में प्रकाशित:
"प्रसूति और स्त्री रोग में प्रभावी फार्माकोथेरेपी" नंबर 1 जनवरी 2007, पी। 40-43
संगोष्ठी "स्पाइना बिफ्डा। भ्रूण न्यूरल ट्यूब दोष के विकास की रोकथाम
संगोष्ठी कार्यक्रम
- प्रोफेसर सिल्वानो अगोस्टी (इटली): "भ्रूण तंत्रिका ट्यूब दोषों का निदान और रोकथाम। एक प्रसूति-स्त्री रोग विशेषज्ञ का दृष्टिकोण।
- प्रोफेसर एल.जी. सिचिनावा (रूस): "स्पाइना बिफ्डा। समस्या का आधुनिक दृष्टिकोण। सामाजिक पहलुओं"।
- प्रोफेसर ए.डी. मकत्सरिया, प्रोफेसर वी.ओ. बिट्सडेज़ (रूस): "फोलिबर भ्रूण के एनटीडी की रोकथाम के लिए पहली पंक्ति की दवा है। रूस में आवेदन की संभावनाएं और संभावनाएं ”।
21-22 नवंबर, 2006 को, रूसी संघ के स्वास्थ्य और सामाजिक विकास मंत्रालय, RAMS और RASPM के तत्वावधान में, पेरिनाटल मेडिसिन स्पेशलिस्ट्स की वार्षिक कांग्रेस "पेरिनैटोलॉजी में नई तकनीकें" मॉस्को के रैडिसन स्लाव्यास्काया होटल में हुई। . कांग्रेस के दौरान सबसे अधिक दबाव वाले मुद्दों पर चर्चा की गई, जिसका समाधान सीधे देश के भविष्य के स्वास्थ्य को प्रभावित करता है। भ्रूण के तंत्रिका ट्यूब दोष, या स्पाइना बिफ्डा के विकास की रोकथाम जैसी सामाजिक रूप से महत्वपूर्ण समस्या पर पूरा ध्यान दिया गया था। चिकित्सा विशेषज्ञों का सफल कार्य आज नई चिकित्सा तकनीकों और नई दवाओं को रोज़मर्रा के अभ्यास में शामिल किए बिना असंभव है।
चर्चा के तहत विषय के हिस्से के रूप में, इटालफार्माको एस.पी.ए. (इटली) ने विशेष रूप से स्पाइना बिफ्डा की रोकथाम के लिए डिज़ाइन की गई एक अभिनव दवा फोलिबर प्रस्तुत की। उपस्थित लोगों की जीवंत प्रतिक्रिया और प्रत्यक्ष रुचि रूस में निवारक दवा की बढ़ती भूमिका और तंत्रिका तंत्र की विकृतियों सहित भ्रूण की जन्मजात विकृतियों से निपटने की आवश्यकता की गवाही देती है।
जनसंख्या के स्वास्थ्य के संरक्षण की समस्या पर आज सक्रिय रूप से व्यापक हलकों में चर्चा की जा रही है, न कि केवल चिकित्सा हलकों में। स्वास्थ्य मंत्रालय के अनुसार, रूस में महामारी विज्ञान की स्थिति लगातार तनावपूर्ण होती जा रही है। समाज में आर्थिक और सामाजिक अस्थिरता के कारण जनसंख्या की घटनाओं में अत्यधिक वृद्धि होती है। गंभीर बीमारियों के एक अलग समूह को "सामाजिक रूप से महत्वपूर्ण" कहा जाता है। जन्मजात विकृतियों की एक विस्तृत विविधता, विभिन्न मानव प्रणालियों और अंगों की विकृतियां कम चिंता का कारण नहीं बनती हैं। महामारी विज्ञान टिप्पणियों ने स्वास्थ्य मंत्रालय और सरकार को मजबूर कर दिया रूसी संघभ्रूण की विकृतियों की रोकथाम पर विशेष ध्यान दें। माताओं और बच्चों के स्वास्थ्य के संरक्षण के लिए समर्पित एक कार्यक्रम का आयोजन राजनीतिक रूप से महत्वपूर्ण है। कांग्रेस "पेरिनेटोलॉजी में नई तकनीकें" चिकित्सा समुदाय के प्रतिनिधियों को अनुभवों का आदान-प्रदान करने, इस क्षेत्र में नए रुझानों से परिचित होने और चिकित्सा और दवा की नवीनतम उपलब्धियों के परिणामों को अपने दैनिक अभ्यास में पेश करने का अवसर प्रदान करती है। रूस में निवारक दवा की बढ़ती भूमिका पर खुशी मनाई जा सकती है। विदेशी स्वास्थ्य संगठनों के अनुभव के आधार पर, रूसी विशेषज्ञ अधिक से अधिक निवारक दवाओं को अपने अभ्यास में पेश कर रहे हैं। आखिरकार, यह लंबे समय से ज्ञात है कि किसी रोगी का इलाज करने की तुलना में किसी बीमारी को रोकना आसान है। यहाँ एक सरल उदाहरण है - रूस में हर साल 1.5 मिलियन बच्चे पैदा होते हैं। इनमें से लगभग 0.5% - तंत्रिका ट्यूब की विकृति के साथ - स्पाइना बिफ्डा। इस विकृति के विकास के कारण हर साल 300 बच्चे मर जाते हैं। इस समस्या की गंभीरता संदेह से परे है। इसलिए, आज निवारक दवा का मुख्य कार्य मौजूदा महामारी विज्ञान की स्थिति के बारे में जनसंख्या के ज्ञान के स्तर को बढ़ाना है। Italfarmaco एक तरफ नहीं खड़ा है - फोलिबर को भ्रूण में न्यूरल ट्यूब दोषों के विकास को रोकने के लिए डिज़ाइन किया गया है, जिससे देश के भविष्य के स्वास्थ्य की गारंटी मिलती है। और यह कथन निराधार नहीं है - यूरोप में फोलिबर का उपयोग करने का अनुभव इसकी निस्संदेह प्रभावशीलता की गवाही देता है: इतालवी वैज्ञानिकों ने साबित कर दिया है कि फोलिबर लेने से स्पाइना बिफडा विकसित होने का खतरा काफी कम हो जाता है।
चिकित्सकों को शिक्षित करने और रोगियों को सूचित करने की आवश्यकता है
नरक। मकत्सरिया
प्रोफेसर, डॉक्टर ऑफ मेडिकल साइंसेज, प्रसूति और स्त्री रोग विभाग के प्रमुख, मॉस्को मेडिकल अकादमी के नाम पर। उन्हें। सेचेनोव
जब तक घरेलू चिकित्सा की जड़ता बनी रहती है, तब तक चिकित्सा संस्थानकहाँ हो रहा है सबसे बड़ी संख्याप्रसव, विभिन्न जन्मजात बीमारियों वाले बच्चे रूस में पैदा होंगे। भ्रूण के तंत्रिका ट्यूब में दोषों के विकास की रोकथाम में दो दिशाएं हैं। पहला प्रारंभिक निदान, स्क्रीनिंग है। आधुनिक विज्ञान ने प्रारंभिक गर्भावस्था में स्क्रीनिंग अध्ययन करना और संभावित समस्या की पहचान करना संभव बना दिया है। इसके अलावा, ऐसे जोखिम समूह हैं जहां इस विकृति की आवृत्ति निश्चित रूप से बहुत अधिक हो सकती है। लेकिन आज एक और तरीका है, यह है बचाव का तरीका। यही है, आवेदन में जरूरभ्रूण में जन्मजात दोषों के विकास को रोकने के लिए डिज़ाइन की गई रोगनिरोधी दवाएं। विशेष रूप से, स्पाइना बिफ्डा की रोकथाम के लिए 400 माइक्रोग्राम की खुराक पर फोलिक एसिड का उपयोग इस समस्या को काफी हद तक समाप्त कर सकता है। यह एक विशाल पारी है। विश्व अभ्यास में, यह पहले से ही किया जा रहा है, हम बात कर रहे हैं इतालवी दवा फोलिबर की।
भ्रूण में न्यूरल ट्यूब दोष का विकास महिलाओं की उम्र पर निर्भर नहीं करता है। इसी तरह, फोलिबर का उपयोग गर्भवती मां की उम्र पर निर्भर नहीं करता है।
अधिकतम प्रभाव लाने के लिए निवारक दवाओं के उपयोग के लिए, न केवल चिकित्सकों को शिक्षित करना आवश्यक है, बल्कि रोगियों को भी सूचित करना आवश्यक है। एक ही रास्ता।
मैंने हाल ही में एक बड़ी किताब "मॉम एंड बेबी" प्रकाशित की है, जिसमें वह सारी जानकारी है जो एक बच्चे के परिवार नियोजन के लिए होनी चाहिए।
वैसे, इस पुस्तक के प्रकाशन में इटालफार्माको की बड़ी भूमिका है। हम डॉक्टर व्यापार में दखल नहीं देते, हम कभी-कभी राजनीति में भी दखल देते हैं। और उन कंपनियों की गतिविधियाँ जो एक विशिष्ट स्थिति का अध्ययन करती हैं, तत्काल आवश्यकता का आकलन करती हैं और गंभीर वैज्ञानिक और सामाजिक कार्यक्रमों का आयोजन करती हैं, विशेष रूप से निवारक दवा के क्षेत्र में, सम्मान का आदेश देती हैं। इसका एक उदाहरण फोलिबर के साथ इटालफार्माको का काम है। मुझे लगता है कि अब हमारे पास भ्रूण की तंत्रिका ट्यूब की विकृतियों की रोकथाम पर सफल कार्य के लिए सभी आवश्यक शर्तें हैं।
फोलिबर ने रूसी दवा बाजार में प्रवेश किया
एल.आई. निकोवा
रूस में इटालफार्माको के प्रतिनिधि कार्यालय के प्रमुख
भ्रूण के तंत्रिका ट्यूब दोषों के विकास को रोकने की समस्या रूस के लिए भी प्रासंगिक है। फोलिबर को इस साल अक्टूबर की शुरुआत में पंजीकृत किया गया था। हम इस दवा का ठीक उसी तरह प्रचार करने जा रहे हैं जैसे यूरोप में किया जाता है। अर्थात्: सूचना डॉक्टरों और रोगियों के साथ काम करती है। यूरोप में, उपस्थित चिकित्सक अपने रोगियों को फोलिबर की सिफारिश करता है। रूस में भी ऐसा ही होगा। प्रसूति-स्त्री रोग विशेषज्ञ का कार्य महिलाओं को भ्रूण के तंत्रिका ट्यूब के जन्म दोषों के बारे में जानने के लिए आवश्यक सभी चीजों को समझाना है। हम एक विस्तृत आयोजन नहीं करने जा रहे हैं प्रचार अभियानमीडिया में, क्योंकि हम मानते हैं कि फोलिबर को उपचार मानकों और स्वास्थ्य मंत्रालय के विधायी दस्तावेजों में शामिल किया जाना चाहिए। हम डीएलओ कार्यक्रम में फोलिबर को शामिल करने का प्रयास करेंगे। दुर्भाग्य से, भ्रूण की विकृतियों की रोकथाम के लिए अभी तक कोई मानक नहीं हैं, लेकिन रूसी स्त्रीरोग विशेषज्ञ संघ गर्भावस्था प्रबंधन मानकों को प्रकाशित करता है। इन्हीं मानकों के तहत हम अपनी दवा को शामिल करने की योजना बना रहे हैं।
यह माना जाता है कि जबकि फोलिबर डीएलओ कार्यक्रम में शामिल नहीं है, महिलाएं इसे अपने दम पर खरीद लेंगी, लेकिन इसकी लागत बिल्कुल नहीं है - लगभग 150 रूबल।
अंतरराष्ट्रीय नैदानिक परीक्षणों के आधार पर रूस में फोलिबर पंजीकृत है। हाल ही में, हमने एक और नैदानिक परीक्षण शुरू किया है - अब मास्को में, मास्को मेडिकल अकादमी के प्रसूति और स्त्री रोग विभाग में। उन्हें। सेचेनोव। हमारी तैयारी इस मायने में अनूठी है कि यह अंतरराष्ट्रीय स्वास्थ्य संगठनों की सिफारिशों के अनुसार दो आवश्यक घटकों - फोलिक एसिड और विटामिन बी 12 - का एकमात्र सही संयोजन है।
रूसी दवा बाजार में फोलिबर दवा के जारी होने के साथ, यह बन जाता है संभावित समाधानभ्रूण के न्यूरल ट्यूब दोष को रोकने की आवश्यकता से जुड़ी विशिष्ट समस्या। रूस में गर्भावस्था नियोजन का विषय बहुत छोटा है। सौभाग्य से, हमारे पास परिवार नियोजन केंद्र हैं, लेकिन ज्यादातर महिलाओं को अपनी गर्भावस्था के बारे में पहली तिमाही के अंत में पता चलता है, जब भ्रूण लगभग पूरी तरह से बन जाता है और कई भ्रूण विकृतियों को रोकने के लिए बहुत देर हो चुकी होती है। इसलिए, आज निवारक दवा की प्रासंगिकता में कोई संदेह नहीं है, और हम आशा करते हैं कि फोलिबर रूस की भावी पीढ़ी के स्वास्थ्य को बनाए रखने में महत्वपूर्ण भूमिका निभाएगा।
यूरोपीय संघ के देशों में स्पाइना बिफिडा की रोकथाम
प्रोफ़ेसर
सिल्वानो अगोस्ती, इटली
मुझे बहुत खुशी है कि मेरे रूसी सहयोगियों ने मुझे इटालफार्माको द्वारा आयोजित संगोष्ठी में बोलने के लिए आमंत्रित किया। पिछले 10 वर्षों से, स्त्री रोग विशेषज्ञ भ्रूण के तंत्रिका ट्यूब की विकृतियों को रोकने में सक्षम हैं। यह तब किया जा सकता है जब एक महिला गर्भावस्था की योजना बनाते समय और गर्भावस्था के पहले तिमाही के अंत तक फोलिक एसिड की एक विशिष्ट खुराक (प्रति दिन 400 माइक्रोग्राम) लेती है, क्योंकि इस अवधि के दौरान भ्रूण की न्यूरल ट्यूब रखी जाती है। यूरोपीय संघ के देशों में, यह मुद्दा पहले से ही सामाजिक रूप से महत्वपूर्ण होता जा रहा है, स्वास्थ्य प्रणाली फोलिक एसिड के अनिवार्य सेवन के लिए नियम पेश करती है। हम बात कर रहे हैं फ्रांस, ग्रेट ब्रिटेन, आयरलैंड, नॉर्वे, फिनलैंड, स्पेन, इटली जैसे देशों की। ऐसे कई अध्ययन हैं जिनसे पता चला है कि रोजाना 400 माइक्रोग्राम फोलिक एसिड लेने से भ्रूण में न्यूरल ट्यूब दोष के विकास को रोका जा सकता है। 2005 में, इतालवी स्वास्थ्य मंत्रालय ने एक कानून को मंजूरी दी, जिसके अनुसार 400 माइक्रोग्राम की खुराक पर फोलिक एसिड उन दवाओं की सूची में शामिल है जो गर्भावस्था की योजना बनाने वाली सभी महिलाओं को स्वास्थ्य बीमा द्वारा अनिवार्य रूप से जारी की जाती हैं। इस कानून के अनुसार, इतालवी मंत्रालय के आदेश से, इटालफार्माको फोलिबर के उत्पादन में लगा हुआ है।
इतालवी स्वास्थ्य मंत्रालय, एक राष्ट्रीय कार्यक्रम के हिस्से के रूप में, फोलिबर को लेकर 5 वर्षों के भीतर स्पाइना बिफ्डा की घटनाओं को 60% तक कम करना है। जहाँ तक मुझे पता है, रूसी स्वास्थ्य सेवा भी भुगतान करती है बहुत ध्यान देनामातृ एवं शिशु स्वास्थ्य के मुद्दे पर, इसलिए मुझे अपने सहयोगियों को भ्रूण में न्यूरल ट्यूब दोष के विकास को रोकने के लिए फोलिबर का उपयोग करने के अपने अनुभव को प्रस्तुत करने का अवसर मिलने पर खुशी हो रही है और मैं ईमानदारी से उनकी बड़ी सफलता की कामना करता हूं!
गर्भावस्था के पहले हफ्तों में न्यूरल ट्यूब को नुकसान होता है, जो हो रहा है उसका कारण आनुवंशिक और पर्यावरणीय कारक हैं। एक नए जीवन की शुरुआत में फोलिक एसिड का सेवन रोग के जोखिम को 70% तक कम कर सकता है।
तंत्रिका ट्यूब दोष के कारण
गर्भाधान के 25 दिन बाद भ्रूण की तंत्रिका ट्यूब बंद हो जाती है, यदि ऐसा नहीं होता है, तो विकृति उत्पन्न होती है जो रीढ़ और मस्तिष्क की आगे की संरचना में गंभीर बीमारियों का कारण बनती है।
आंकड़े बताते हैं कि यदि माता-पिता में से किसी एक को समस्या है, तो वंशानुक्रम का जोखिम 4% है, यह लक्षण रिश्तेदारों या माता-पिता दोनों में मौजूद होने पर 10% तक बढ़ जाता है। इसके अलावा, पटौ, एडवर्ड्स और टर्नर सिंड्रोम विकृतियों को जन्म देते हैं। पैथोलॉजी से संबंधित पर्यावरणीय कारकों में से हैं:
- विकिरण
- सीसा और आर्सेनिक विषाक्तता
- अतिरिक्त विटामिन ए
- पोषण की कमी
- गर्भावस्था से पहले और दौरान फोलिक एसिड की कमी।

उल्लंघन विकलांगता का कारण बनता है, साथ ही जन्म से पहले या जन्म के कुछ घंटों के भीतर भ्रूण की मृत्यु हो जाती है। गठित बीमारी को दो समूहों में विभाजित किया जा सकता है - झिल्ली के उभार के साथ स्पाइनल हर्निया और स्पाइना बिफिडा के अव्यक्त रूप के बैक बिफिडा। स्पाइनल हर्निया अक्सर हाइड्रोसिफ़लस और मेनिंगोएन्सेफलाइटिस के साथ होता है। सर्जरी के जरिए इलाज होता है।
न्यूरल ट्यूब दोष के लिए स्क्रीनिंग
जब आनुवंशिक जांच किसी समस्या के विकसित होने के उच्च या निम्न जोखिम का संकेत देती है, तो इस जानकारी को एक चेतावनी के रूप में लिया जाना चाहिए। विसंगति की पुष्टि केवल अल्ट्रासाउंड द्वारा की जाती है। यदि अध्ययन से लुंबोसैक्रल क्षेत्र के कशेरुकाओं का मोटा होना, निचले छोरों की विकृति, मस्तिष्क का जलशीर्ष या अर्नोल्ड-चियारी सिंड्रोम का पता चलता है, तो हम आदर्श से विचलन के बारे में बात कर सकते हैं। इसके अलावा, भले ही पैथोलॉजी का पता चला हो, त्रुटियों को बाहर करने के लिए विभिन्न विशेषज्ञों से अल्ट्रासाउंड स्कैन से गुजरने की सिफारिश की जाती है। अन्य नैदानिक विधियों में 3डी अल्ट्रासाउंड और एमनियोसेंटेसिस शामिल हैं।
कैसे बचाना है
प्राथमिक रोकथाम के हिस्से के रूप में, प्रसव उम्र की महिलाओं को इसकी कमी को पूरा करने के लिए पहली तिमाही के दौरान फोलिक एसिड लेना चाहिए। माध्यमिक रोकथाम में प्रसव पूर्व परीक्षाएं शामिल हैं। भविष्य की माताएँ जो प्रसवपूर्व क्लिनिक में जाने की उपेक्षा नहीं करती हैं, वे भ्रूण के विकास को प्रभावित कर सकती हैं: आधुनिक तकनीकऔर विशेषज्ञ सलाह।
एक बच्चे की स्वास्थ्य समस्याओं की खबर इतनी डरावनी नहीं होती जब उपचार योजना तैयार करने और बीमारी का समग्र रूप से अध्ययन करने का समय हो। कभी भी अतिरिक्त अध्ययन से इनकार न करें, इससे भ्रूण के तंत्रिका ट्यूब में समय पर दोष को नोटिस करने और जन्म के बाद जटिलताओं के विकास को रोकने में मदद मिलेगी।